Е. Титянова, И. Велчева, Б. Стаменов
Клиника “Функционална диагностика на нервната система”, Военномедицинска академия – София, Университетска болница по неврология и психиатрия “Свети Наум”, Медицински университет – София, Клиника по неврология, Медицински университет – Плевен
 Мозъчният инсулт е социално значимо заболяване, характеризиращо се с висока заболеваемост, болестност и смъртност, причиняващо тежка инвалидност в целия свят. По данни на Световната здравна организация годишно от мозъчен инсулт заболяват 15 млн. души в света, от които 5 млн. умират и 5 млн. остават трайно инвалидизирани. В Европа смъртността е по-висока в Централна и Източна Европа в сравнение със Северна, Южна и Западна Европа. Разходите за сърдечносъдови заболявания в Европейския съюз възлизат средно на 192 милиарда евро годишно, 57% от които са разходи за здравеопазване, 21% поради загуба на трудоспособност и 22% за обгрижване на преживелите [9].
Мозъчният инсулт е социално значимо заболяване, характеризиращо се с висока заболеваемост, болестност и смъртност, причиняващо тежка инвалидност в целия свят. По данни на Световната здравна организация годишно от мозъчен инсулт заболяват 15 млн. души в света, от които 5 млн. умират и 5 млн. остават трайно инвалидизирани. В Европа смъртността е по-висока в Централна и Източна Европа в сравнение със Северна, Южна и Западна Европа. Разходите за сърдечносъдови заболявания в Европейския съюз възлизат средно на 192 милиарда евро годишно, 57% от които са разходи за здравеопазване, 21% поради загуба на трудоспособност и 22% за обгрижване на преживелите [9].
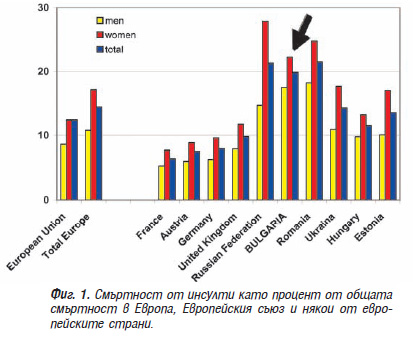
По данни на Евростат, публикувани в информационния портал на ЕС www.europa.eu, България има една от най-мрачните демографски картини сред страните в Европейския съюз. В края на 2008 г. тя е с най-висока обща смъртност (14.5 на 1000 души население) и в челните места по смъртност от мозъчни инсулти – от тях умира всеки пети-шести мъж и всяка четвърта-пета жена в страната, докато в Европа – всеки десети мъж и всяка седма жена [9, 14]. При това заболеваемостта и смъртността от инсулти е значимо по-висока сред селското население [10, 13].
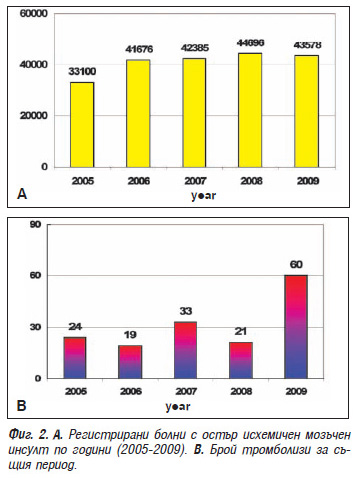
Според Националния център по здравна информация през 2009 г. от мозъчен инсулт у нас са заболели 50 678 болни, от които 95.8% (48 551) са хоспитализирани. Преобладават случаите на остър исхемичен мозъчен инсулт (ОИМИ) – 85.6% (43 578 случая), като 51.2% от заболелите са жени. Броят на българите, получили инсулт в млада и зряла възраст (под 55 г.), е 4215 (9.7%); превес имат мъжете (5,6% спрямо 4,1% за жените), при които смъртността е по-голяма [8]. При преживелите мозъчен инсулт инвалидността достига до 50-75%.
Анализът на данните от последните години показва три основните тенденции в заболеваемостта и смъртността от мозъчни инсулти в България: (1) спрямо 2004 г. броят на починалите от мозъчносъдови заболявания през 2008 г. е нараснал с 9.8%, а смъртността се е повишила от 263.1 на 294.4/100 000 души население
(с 31.3/100 000); (2) нараства броят на жените, заболели от ОИМИ – от 50.8% през 2006 г. на 51.2% през 2009 г. (3) намаляват болните, получили ОИМИ под 55-годишна възраст – от 11.9% през 2006 г. на 9.7% през 2009 г. Тези тенденции се свързват с процеса на застаряване на населението в България, при който мъжете имат по-малка средна продължителност на живота [14], както и с подобрената диагностика на сърдечносъдовите заболявания и възможността за тяхното ендоваскуларно лечение в по-млада възраст.
Диференцираното тромболитично лечение на ОИМИ в България с прилагане на тъканен рекомбинантен плазминоген активатор (rt- PA) Actilyse® е въведено през 2005 година – първата тромболиза е проведена в град Пловдив [1]. Лечението е регламентирано от клинична пътека №2 на НЗОК и се провежда в неврологична клиника/отделение със сектор за интензивно лечение с възможност за дихателна реанимация или ОАИЛ/КАИЛ/
 САИЛ съгласно действащия медицински стандарт “Нервни болести” [5]. Към края на 2009 г. здравните заведения в България, които имат договор с НЗОК, са едва 34 на брой, или около 10% от заведенията за болнична помощ (предимно университетски, областни и някои големи общински болници) и 27.6% от многопрофилните болници за активно лечение. При това едва в 1/3 от тях са реализирани венозни тромболизи – в градовете София, Варна, Пловдив, Стара Загора, Шумен, Лом, Габрово и Кюстендил (фиг. 2). В тази статистика не са включени случаите с тромболитично лечение, неодобрено от НЗОК поради неспазване на протокола на клиничната пътека, както и евентуални случаи в частни болници, за което няма официална информация.
САИЛ съгласно действащия медицински стандарт “Нервни болести” [5]. Към края на 2009 г. здравните заведения в България, които имат договор с НЗОК, са едва 34 на брой, или около 10% от заведенията за болнична помощ (предимно университетски, областни и някои големи общински болници) и 27.6% от многопрофилните болници за активно лечение. При това едва в 1/3 от тях са реализирани венозни тромболизи – в градовете София, Варна, Пловдив, Стара Загора, Шумен, Лом, Габрово и Кюстендил (фиг. 2). В тази статистика не са включени случаите с тромболитично лечение, неодобрено от НЗОК поради неспазване на протокола на клиничната пътека, както и евентуални случаи в частни болници, за което няма официална информация.
Анализът на данните по години показва, че за периода 2005-2009 г. в страната са проведени 157 венозни тромболизи, което е значително под препоръчителния минимум от 1-2% годишно. Интра-артериалните тромболизи са още по-редки (под 10) – те се прилагат самостоятелно или в съчетание с ендоваскуларна реканализация само в болница Токуда – София [6].
Отсъствието на национален регистър на болните, претърпели тромболитично лечение, не ни дава възможност да анализираме в национален мащаб ефекта на терапията върху неврологичния дефицит, оценяван с NIHSS- скалата. За значим регрес на неврологичната симптоматика се съобщава само от Андонова С. [2] при 75% от 20-те болни, лекувани с тромболиза в УМБАЛ “Света Марина” – Варна. Не се води и точна статистика на възникналите усложнения от лечението в различните центрове. По данните, с които разполагаме, те не превишават 20%. Така в университетската болница във Варна са регистрирани 2 смъртни случая (15%) вследствие на тежестта и локализацията на инсулта и само 1 хеморагия (5%) като усложнение на лечението [2].
 По отношение на рехабилитацията на болните след тяхното изписване от здравните заведения не намерихме достоверен източник на информация. Липсват сведения за тяхната степен на инвалидност, ранна и късна преживяемост след тромболизата и процеса на ресоциализация.
По отношение на рехабилитацията на болните след тяхното изписване от здравните заведения не намерихме достоверен източник на информация. Липсват сведения за тяхната степен на инвалидност, ранна и късна преживяемост след тромболизата и процеса на ресоциализация.
В сравнение със страните в Европейската общност честотата на тромболитичното лечение на ОИМИ в България е значително под 1% – то варира от 0.04% (2006 г.) до 0.1% годишно
(2009 г.). Както в целия свят, така и у нас, основна причина за ниската честота на това лечение е късната хоспитализация на болните – т.е. извън периода от време, през който тромболизата може да се приложи. Към днешна дата в България тя се прилага само в първите 3 часа от възникване на исхемичния мозъчен инсулт при лица от 18 до 75-годишна възраст (за Европа до 80-годишна възраст). Макар че проучването ECASS III (European Cooperative Acute Stroke Study ІІІ) показва добра безопасност и ефикасност от прилагането на rt-PA между 3-4.5 часа от началото на симптоматиката [16], удължаването на терапевтичния прозорец за венозна тромболиза до 4.5 часа не е официално регламентирано в България. Този срок може да се повиши до 4.5-6 часа при използване на интра-артериална тромболиза и/или ендоваскуларна реканализация (механична екстракция на тромба или стентиране). Налице са редица противопоказания, което прави процедурите неприложими при относително голям брой болни, достигнали своевременно до здравното заведение.
Сред останалите причини, обуславящи ограниченото приложение на венозна тромболиза при ОИМИ в България, могат да се посочат: липсата на специлизирани звена (stroke units) и подготвени мултидисциплинарни екипи за неговото провеждане; ограничен брой на болниците, отговарящи на изискванията за оборудване и човешки ресурс, които не покриват цялата територия на страната; отсъствието на добра взаимовръзка между екипите на Бърза медицинска помощ и болничните звена, осъществяващи процедурата; липсата на достатъчна информация сред населението, доболничната и спешната помощ за тази терапия; липсата на национален регистър на заболелите от ОИМИ и на национална програма за профилактика на мозъчните инсулти. Налице са финансови ограничения при реимбурсацията на лечението и организационни проблеми. Част от проблемите предстои да бъдат решени до края на 2010 г. чрез актуализиране на медицинския стандарт по неврология, в който се регламентира създаването на ‘stroke units’, и изработването на Национална здравна карта, в която ще се районира тяхното позициониране.
Липсата на достатъчна информация сред населението за този вид лечение е важна причина болните да не потърсят медицинска помощ своевременно. В много случаи те и техните близки не познават симптомите на инсулта и не могат да посочат точния час на тяхното възникване. Изявите в медиите са епизодични и често свързани с единични съобщения за проведени успешно тромболизи, което е недостатъчно за формиране на активна обществена позиция по този проблем.
Недостатъчна е информацията и сред медицинската общност, особено общопрактикуващите лекари, доболничната помощ и екипите на бърза медицинска помощ. Научно-практическа информация по проблема може да се намери предимно в специализирани неврологични издания, които се разпространяват основно сред лекари невролози [3, 4, 5, 7, 15]. Досега тематиката е била слабо застъпена в провеждащите се научни форуми и едва напоследък се наблюдава засилен интерес към тромболизата, свързан отчасти с прилагането на ендоваскуларните методи на реканализация [6, 11, 12].
От 2009 година Българската асоциация по невросонография и мозъчна хемодинамика (БАНМХ) организира различни инициативи за обучение на лекари за провеждане на тромболитично лечение при ОИМИ. На тромболизата бе посветена 4-та научна среща на Асоциацията, проведена на 3-4 октомври 2009 г. в хотел Родина, София с участието на водещи чуждестранни специалисти [11, 12]. Практически семинари със съдействието на ръководствата на местните болници бяха организирани в градовете Габрово (2009) и Гоце Делчев (2010). Членове на Асоциацията взеха участие в инициативите на Българското дружество по неврология и интердисциплинарните симпозиумите по ендоваскуларна терапия при каротидната патология, организирани от Дружествата по кардиология и интервенционална кардиология в България.
Председателят на БАНМХ участва в Кръгла маса за оптимизиране на лечението на инсултите в Централна и Източна Европа, организирана от проф. Ласло Циба под егидата на Европейската организация за мозъчен инсулт. Срещата бе проведена на 12 декември 2009 г. в Будапеща. Тя завърши с подписване на официално изявление от 17 представители на 10 страни – Австрия, България, Полша, Румъния, Русия, Сърбия, Словения, Словакия, Хърватия и Чехия, което е в процес на публикуване.
Анализирайки данните до края на 2009 г. може да се обобщи, че венозната тромболиза не се е наложила като водещо диференцирано лечение на ОИМИ в България. Честотата й е значително по-малка от тази на развитите Европейски страни и възлиза едва на 0.1% от заболелите годишно. Необходими са усилия за адекватно финансиране на здравните заведения, професионална подготовка на човешкия ресурс и обучение на населението чрез създаване на единна национална стратегия за нейното прилагане и контрол, която да залегне като държавна политика в здравеопазването при оптимално използване на публично-частното партньорство.
В настоящия брой на списанието се обобщава опита от тромболитичното лечение на острия исхемичен мозъчен инсулт в България.

Книгопис
1. Андонова В, Мильотов И, Чаушева П, Георгиева Р, Молев А. Първи случай в България на тромболиза в острата фаза на исхемичния мозъчен инсулт. В: Девети национален конгрес по неврология с международно участие, 8-10 септември 2005. Българска неврология 5, 2005:200 (Р122).
2. Андонова С. Приложение на ултразвуковите методи при остър исхемичен мозъчен инсулт с тромболиза. В: Четвърта среща на Българската асоциация по невросонография и мозъчна хемодинамика с международно участие, 3-4 октомври 2009, София. Невросонография и мозъчна хемодинамика 5, 2009:123.
3. Велчева И. Тромболично лечение. В: Хаджиев Д, Лехнер Х (ред) Исхемичен инсулт. Арсо, 2001, 130–137.
4. Клисурски М. Сонотромболиза. Невросонография и мозъчна хемодинамика 2, 2006:61-66.
5. Медицински стандарт “Нервни болести”. Наредба №19/
2.08.2006 на Министерство на здравеопазването. Държавен вестник бр.67/18.08.2006 г.
6. Петров И. Супраселективна фибринолиза и стентиране на интракраниални артерии при исхемичен мозъчен инсулт – пилотен опит. В: Четвърта среща на Българската асоциация по невросонография и мозъчна хемодинамика с международно участие, 3-4 октомври 2009, София. Невросонография и мозъчна хемодинамика 5, 2009:123.
7. Протокол за интравенозна тромболитична терапия при остро настъпили исхемични мозъчни инсулти (ИМИ) с Alteplase (Actilyse). Българска неврология 4, 2004:48-52.
8. Случаи на остра мозъчносъдова болест по диагнози за 2009 г. В: Оперативна информация. Национален център по здравна информация, София (www.nchi.government.bg)


